不妊治療の原因は女性だけにあると思われがちですが、WHO(世界保健機関)の報告によると、不妊の原因の男女比率は男性のみ24%、男女両方24%、女性のみ41%、原因不明11%と言われ、全体的にみると男性に原因がある割合は実は5割になると言われています。
今回は、男性不妊の検査やその内容、セルフチェックキットなどをについてお話します。
一般的な不妊の原因
女性不妊の原因
- 卵子の老化
- 卵管の異常(クラミジア感染症、卵管閉塞、卵管狭窄、卵管水腫)
- 排卵障害
- 子宮の異常(子宮内膜ポリープ、子宮内膜症、子宮腺筋症、子宮奇形、子宮内癒着、子宮内膜菲膜火など)
- 子宮頸管粘液の異常
- 免疫の異常(抗精子抗体)―精子を敵とみなし弱らせる抗体のこと
男性不妊の原因
- 造精機能障害―精子を造る精巣(睾丸)機能の低下(うまく精子が造られない)
- 性機能障害―勃起不全(erectile dysfunction;ED)
- 精路閉塞障害―射精障害、逆行性射精
- 低ゴナドトロピン性性腺機能(下垂体ホルモン)低下―造精を促すホルモン(テストステロン)の低下
上記では男女別で不妊の原因を示しました。一見女性の方が多く見えますが、女性側の原因は不妊とは関係なく婦人科領域でもあるため治療がはっきりしたものが多いのですが、男性側の原因特定が難しく治療が困難なものも存在します。
外的要因の影響について
精子は非常に小さい細胞であり、様々なことで影響を受けやすいです。
では、検査や不妊治療を行う際、男性側はどんなことに気を付けなければならないのでしょうか。
- 禁欲期間―検査では2~7日、治療目的の場合1~3日
- 採精してから検査までの時間―細胞は一般に時間が経つにつれアポトーシスといわれる死に向かうプログラムがされている。出来るだけ院内での採精を推奨。
- 温度管理(気温の変化)―最近では、運搬用の保温容器を用いる施設もあります。
- 生活習慣の改善(疲労、睡眠不足や昼夜逆転の生活など)―これによって精子の質が大きく関わってきます。
- 精液処理(精子回収)の方法―遠心条件や処理の方法の違いによって精子にダメージを与える可能性があり、不妊施設によって処理の方法が多少違ってきます。(最近では、遠心を行わない処理法もあります)
どの項目でも適切に行われなければ良好な結果は得られないため、1度の検査の結果だけでは万全とは言えません。
また、精子は毎日造られますが新しい精祖細胞(精子の元となる細胞)が成熟精子になるまでのサイクルは約70日間かかると言われ、検査を行う場合は1~3ヶ月ほど期間をあけて2~3回は検査を受けることをおすすめします。

精子の評価方法
卵子と比べ精子は数値化できるものが多く優劣がはっきりと分かります。
ひと昔までは、2010年にWHOが発表されたラボマニュアルに基づいて顕微鏡下で精子を目視するというのが主流でしたが、2021年に約10年ぶりに改訂され、基準値の見直しや精子DNA評価検査が新しく追加されました。
一般精液検査
液化(通常、射出された精液ははじめ粘性がありますが次第に液状化していきます)、精液外見所見(血液が混入していないか、白く濁ってなく透明化していないか)pH、精液量、精子濃度、運動率、生存率
形態
大きさ、奇形、空胞(精子の頭部が正常かどうか確認します)
運動機能性
精子力を詳しくみる検査になります。直進運動していて活発な精子ほど良い精子です(運動率、運動速度、直進性、頭部振幅など)
精子DNA評価
受精や受精後の発育に大きく関わります
精子DNA断片化指数(sperm DNA fragmentation Index;DFI)検査
精液中酸化還元電位測定(Oxidation Reduction Potential;ORP)検査
男性不妊の検査
一般精液検査
以前までの基準値は欧米6か国が対象でしたが、改訂版ではアジアやアフリカの国も含まれています。約10年経って対象地域を広げても基準値はさほど変化はみられませんでした。
この検査結果は受精能力や妊娠に直接反映されるわけではないということを理解しておかなければなりません。
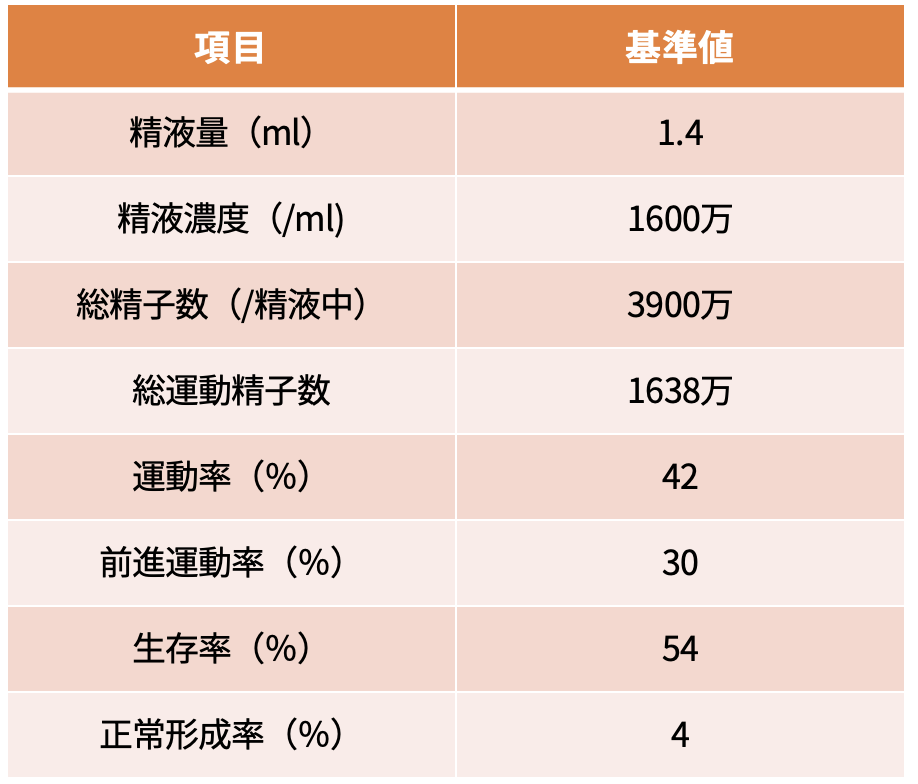
正常下限基準値
避妊中止後に、1年以内にパートナーが妊娠した男性の精液所見の内、下位5%のデータを正常下限基準値として示されています。これは、一般的な基準値(平均値)とは違い下位5%のデータ下限の基準ですので、注意が必要になります。
ですので、精液所見の結果が基準値以上の結果が出たから大丈夫(男性不妊ではない)というわけではありません。
形態
日常的にこの検査を行っているところはあまりみられないようですが、精子の染色標本を作製し、特殊なコンピュータで解析し行い評価を行っているところもあるようです。
運動機能性
最近、精子分析機器を用いて、画像解析により速度や運動性の分類など目視では数値化できない項目を測定することが可能です。なかには、運動精子濃度と運動速度を組み合わせて受精能力を数値化したものもあります。
しかし、この機器は高価なためどこの病院やクリニックでも測定できるというわけではありません。
精子DNA評価
精子DNA断片化指数(sperm DNA fragmentation Index;DFI)検査
精子のDNAダメージは、受精後卵子側にある修復機能によりある程度は修復されます。しかし、
- 損傷があまりに酷く修復がされない場合
- 加齢などの原因により卵子側の修復機能が落ちてしまう場合
などが原因で発育が途中で止まってしまうこと(特に後期の発育部分に関係するといわれています)や受精卵の染色体に異常があると流産や着床への影響が出てしまうと報告されています。
特に高齢の方は精子DFIの影響が受けやすい傾向にあります。
精液中酸化還元電位測定(Oxidation Reduction Potential;ORP)検査
精液中の酸化還元電位(酸化ストレス度)を測定する検査です。
酸化ストレスは精子DNA損傷の主な原因とされ、活性酸素種(ROS)の過剰な生産または抗酸化物質の欠乏により発生します。これらの項目は、正の相関関係があるといわれていて一般に精子DNA評価のスクリーニング検査として用いられることが多いようです。
ORP値が高値になると受精率、培養成績が有意に低下し妊娠率にも影響を与えていると報告されています。

自宅でセルフ検査(一般精液所見)
自宅にいながら検査ができるキットが各メーカーよりネット販売されています。
仕事で忙しく、検査だけのための受診は中々抵抗がある方もいらっしゃるかもしれませんが、結果次第では受診するきっかけにはなるのではないしょうか?
スマーフォンを使った検査キットは数値の精度に多少バラツキがあるようですが、大まかな値としては自分で確認できるようです。
ロート製薬 運動精子濃度テストキット「!do test」
特徴:スマーフォンを使用した検査キット、1箱で2回分測定。精子濃度、運動率をもとに算出した運動精子濃度をテスト
テンガヘルスケア スマートフォン用精子観察キット「メンズ ルーペ」
特徴:スマーフォンを使用した検査キット。アプリにより総運動精子数、精子濃度、運動率が解析可能
相模ゴム工業(セガミ) Swim Count(スイム カウント)
特徴:前進運動精子セルフチェッカー、スマートフォン不要。前進運動精子を特殊なインクで染めることでその色と濃度で確認をする
SuguCareメンズホームチェッカー
特徴:スマーフォンを使用した検査キット。精子濃度、精子運動率、総精子数、総運動率、培養士によりレポート
天馬 Mite Care(ミテケア)
特徴:スマーフォンを使用した検査キット、アプリのインストール不要。精子濃度、精子運動量、総精子数、総運動精子数、培養士からのウェブレポート
リプロバイオ株式会社
特徴:郵送精子検査キット。プランによってできる項目と料金が違うようです。
精子検査(基本) 精液量、精子濃度、総精子数
+精子形態オプション 精子画像、精子形態
+精子運動性確認 精子運動性
株式会社OES プレグナクト
特徴:郵送精子検査サービス。精液量、精子濃度、総精子数、正常形態率、運動率 ※運動率は郵送サービスであるがスマホを用いた測定
まとめ
2022年4月から不妊治療の保険適用が始まりましたが、受けられる治療の範囲はまだまだ少なく、また男性不妊に関して特殊な検査を受けるには、特別な機器が必要であり限られたところでしか受けられません。
不妊治療の分野に関してはこれから先進医療を通して広がっていくと思いますが、妊活検査(特に男性側)も保険化になることで検査の枠が広がり、どういう治療を行えばよいのか原因がより明確になりどこでも適切な治療が受けられ不妊治療の一歩へ踏み出しやすくなるようになったらいいと思います。
受精はするがいい受精卵が育たない、妊娠不成立や流産などの治療がうまくいかない原因は、潜在的に男性側が原因なのかもしれません。